31. juulist 23. augustini on kolm väikelast vanuses 1–2 aastat neelanud alla telekapuldist pärit liitiumpatarei ja sattunud Tallinna Lastehaigla vastuvõtuosakonda.

31. juulist 23. augustini on kolm väikelast vanuses 1–2 aastat neelanud alla telekapuldist pärit liitiumpatarei ja sattunud Tallinna Lastehaigla vastuvõtuosakonda.
«Seedetrakti sattudes eraldub patareidest limaskesta söövitavaid aineid juba paari tunni möödudes. Kui lapsega toimunu jääb vanematel kahe silma vahele ning arsti juurde tulek hilineb, võivad tulemused olla märksa traagilisemad,» ütles Tallinna Lastehaigla pediaatriaosakonna juhataja Ülle Toots, kelle 30-aastase tööstaaži jooksul on halbade asjaolude kokkulangemisel – haiglasse pöördumisega jäädi hiljaks – üks elu just sel põhjusel kaotatud.
«Kuigi suurematel lastel võivad kuni 20- millimeetrise diameetriga nööp- ehk liitiumpatareid läbida seedetrakti seda kahjustamata ning väljuda kehast loomulikul teel väljaheidetega – soolestikust on takistuseta välja tulnud isegi näiteks AAA pulkpatareid –, siis väikelastele on ohtlikud juba 15–16-millimeetrise läbimõõduga patareid,» selgitas dr Toots.
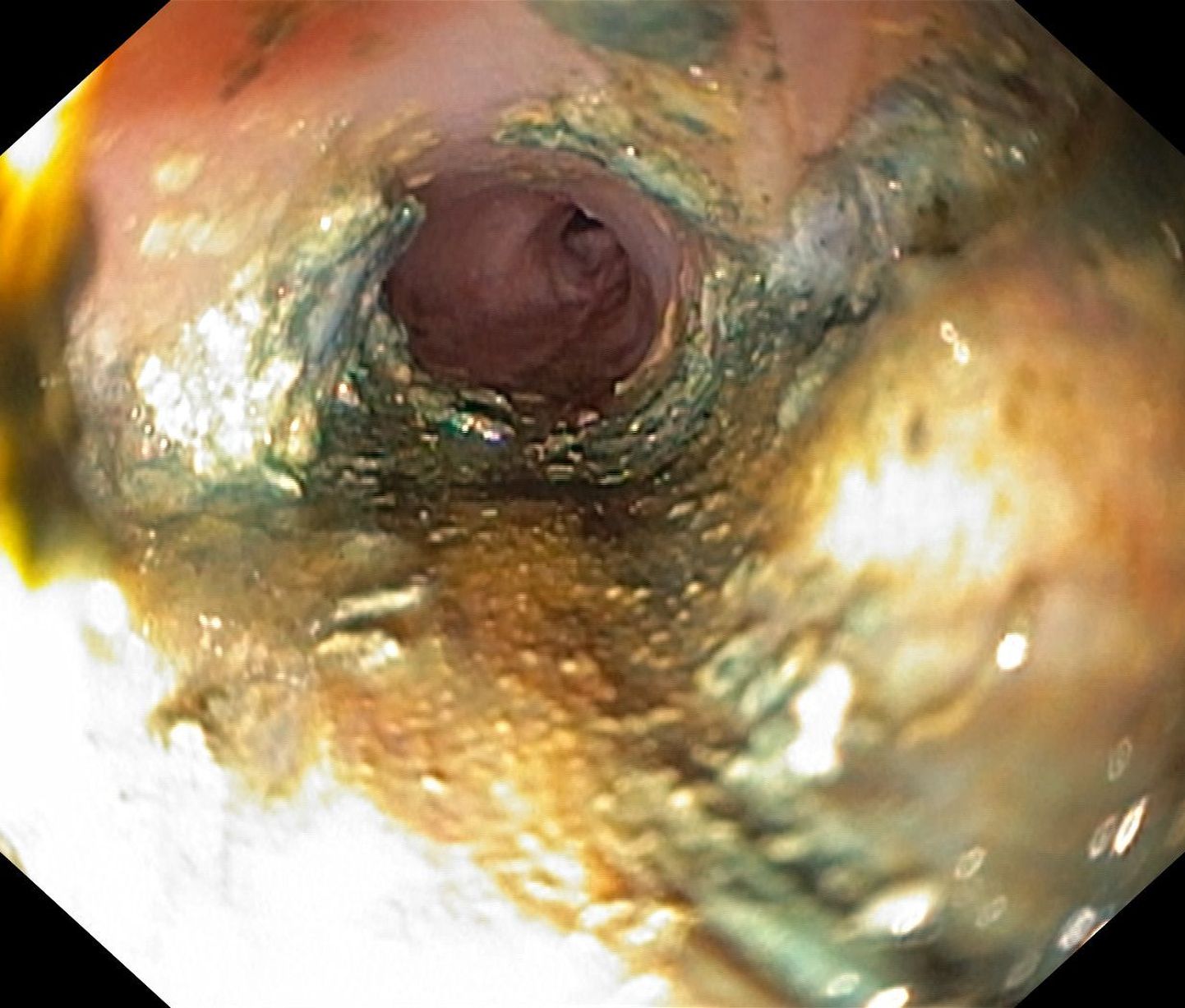
Nööp- ehk liitiumpatareide kahjustused on tingitud nende peetumisest söögitoru valendikus (75 protsenti söögitoru ülemises kitsuses), harvem mao- ja kaksteistsõrmiksoole vahelises kitsuses.
Võõrkeha söögitorru kinnijäämise tunnused on suurenenud süljevoolus, oksendamine, neelamistakistused ning valu rinnakutaguses piirkonnas. Palavik, kõhuvalu ja veriiste on ohumärkideks patarei söövitavast toimest sooles.
Mida teha, kui laps on patarei kätte saanud ja selle alla neelanud?
Dr Toots paneb vanematele südamele, et hoolimata sellest, kui vana on patarei alla neelanud laps, tuleb temaga viivitamatult erakorralise meditsiini osakonda pöörduda.
Esimeseks sammuks haiglas on röntgenuuring, mis selgitab patarei asukoha seedetraktis ning võimaldab arstidel edasise ravitaktika määrata. Enne seda ei tohi lapsele anda süüa-juua ega kutsuda esile oksendamist.
10–20 protsenti juhtudest, kui võõrkeha asub söögitorus, tuleb see väljutada endoskoopiliselt. Kui patarei on liikunud edasi sooletrakti, kasutatakse jälgimistaktikat. Vajadusel korratakse röntgenuuringut.
Sõltuvalt lapse sooletegevuse aktiivsusest väljub võõrkeha 1–3 päeva jooksul. Harvem, ühel sajast juhust, on vaja kirurgide abi.
«Et kõige sagedamini kipuvad patareisid suhu pistma kuni nelja-aastased, siis palume vanematel hoida nende haardeulatusest väljas kogu koduelektroonika, mida väikelapsed kadestusväärse leidlikkusega lammutada suudavad. Vedelema ei tohi jätta ka vanu patareisid. Kui telekapult maha kukub, tuleks kontrollida, ega sellest midagi välja pole kukkunud,» ütles dr Ülle Toots.
Kommenteerides kolme haiglasse sattunud lapse käekäiku, ütles dr Toots, et kaks söögitorusöövitusega last on praeguseks koju saanud, kuid üks viibib arstide järelevalve all.
Kokku pöördub Tallinna Lastehaigla erakorralise meditsiini osakonda aastas 100–120 võõrkeha alla neelanud last, kellest kuni 30 võetakse haiglasse jälgimiseks või võõrkeha eemaldamiseks.
Võõrkeha tõttu hospitaliseeritutest 30–50 protsenti on haiglas patareide tõttu.
Lisaks sellele neelavad lapsed münte, mänguasju, nööpe, ehteid, juuksenõelu, üliohtlikke magneteid ning kõike, mis väikesele inimesele teele ette satub ning põnev tundub.